Des scientifiques imaginent des moyens de modifier le génome des cellules immunitaires sans avoir à les extraire de patients traités
NATURE NEWS 20 December 2023
Par Heidi Ledford
Des chercheurs se rapprochent des moyens de produire des cellules CAR-T dans le corps, laissant espérer que les thérapies anticancéreuses notoirement coûteuses et sur mesure pourraient un jour devenir plus accessibles.
Dans le traitement CAR-T, les cellules immunitaires appelées lymphocytes T sont retirées de la personne recevant le traitement, conçues pour cibler les cellules cancéreuses et réintroduites dans son corps. Le procédé a permis des guérisons spectaculaires de formes avancées de certains cancers du sang, mais son prix élevé et ses difficultés techniques l'ont mis hors de portée pour de nombreuses personnes.
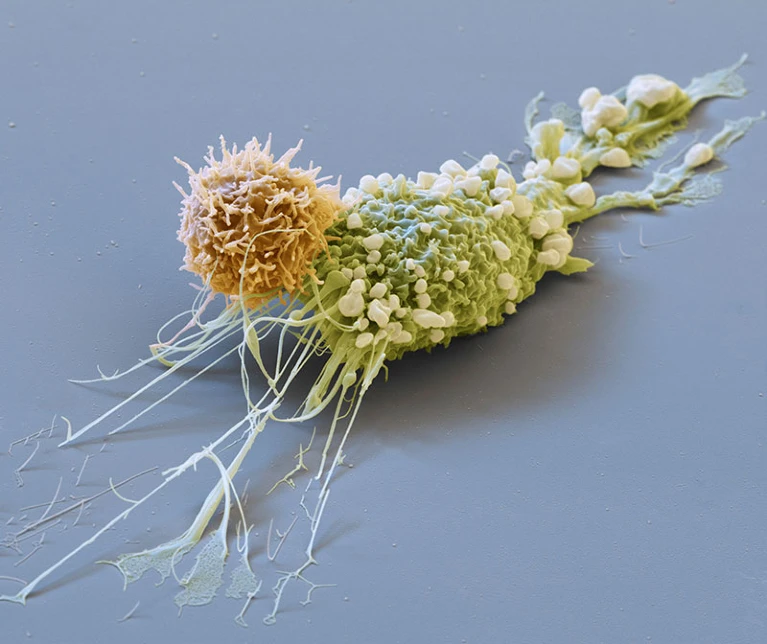
Une cellule cancéreuse du sein (verte ; colorée artificiellement) est attaquée par une cellule CAR T (orange).
Crédit : Photothèque Eye of Science/Science
Les résultats présentés lors de la réunion annuelle de l'American Society of Hematology à San Diego, en Californie, le 11 décembre, suggèrent que les personnes sous traitement pourraient éventuellement recevoir simplement une injection d'un virus qui infecte les cellules T. Le virus insérerait alors les gènes nécessaires pour guider les cellules T vers les cellules tumorales.
« Vous n'avez pas besoin de retirer les cellules, vous n'avez pas besoin de les purifier », déclare John DiPersio, immunologiste et oncologue spécialisé dans les transplantations à l'Université Washington de St. Louis, dans le Missouri, qui était sceptique quant au fait que cette approche fonctionnerait, jusqu'à ce qu'il entende les discussions lors de la réunion. « Ils m'ont convaincu que c'était possible. »
Ciblage de précision
La clé réside dans la recherche de moyens de modifier génétiquement les cellules T pour qu'elles expriment des récepteurs d'antigènes chimériques (CAR), des protéines qui reconnaissent le cancer, sans interférer avec le génome d'autres cellules, explique Els Verhoeyen, directrice de recherche INSERM au Centre international de recherche sur les maladies infectieuses à Lyon, en France, qui développe des virus destinés aux thérapies géniques. Pour ce faire, elle et d’autres chercheurs ont modifié les virus pour reconnaître les molécules présentes uniquement à la surface des cellules T.
Lors de la conférence d'hématologie, deux sociétés ont présenté les résultats de leurs efforts visant à utiliser des virus pour modifier les cellules T présentes dans le corps de singes. Les équipes d'Interius BioTherapeutics à Philadelphie, Pennsylvanie et d'Umoja Biopharma à Seattle, Washington, ont généré des traitements CAR-T qui ciblent d'autres cellules immunitaires appelées cellules B, imitant l'action des thérapies CAR-T approuvées qui traitent les cancers causés par des cellules B anormales.
Dans les expériences des deux sociétés, le traitement était suffisant pour épuiser les cellules B des singes. Interius a rapporté que le nombre de lymphocytes B avait été réduit d'au moins 75 % chez 15 des 16 animaux traités. Les deux sociétés prévoient de demander l’année prochaine l’autorisation de la Food and Drug Administration américaine pour commencer des essais sur des humains.
« L'objectif est désormais vraiment à notre portée », a déclaré Stephen Russell, directeur général de Vyriad, une société de biotechnologie de Rochester, Minnesota, qui a présenté des résultats similaires sur des souris lors de la réunion.
Cellules prêtes à l'emploi
Pour DiPersio, les résultats sur les singes ont été une surprise particulière. Les lymphocytes T ont tendance à être dans un état inactif lorsqu’ils circulent dans le sang, ce qui les rend moins susceptibles d’être infectés par les virus utilisés comme navette porteuse des gènes. En conséquence, DiPersio dit qu’il ne s’attendait pas à ce qu’un nombre suffisant de cellules T soient conçues pour conduire à des réductions aussi spectaculaires du nombre de cellules B.
« Il suffit d’injecter un virus contenant tous les gènes de ces molécules de ciblage et cela fait l’affaire », dit-il.
L'espoir est que cette technique puisse étendre l'utilisation des thérapies CAR-T : le coût actuel du traitement et des soins hospitaliers nécessaires peut dépasser un demi-million de dollars américains.
Toutefois, de nombreux défis attendent également cette approche. D’une part, les régulateurs voudront voir la preuve que le processus cible réellement uniquement les cellules T et laisse les autres cellules intactes, explique Verheoyen.
Les chercheurs ont également tenté de générer des cellules CAR-T à partir de cellules données par une personne non apparentée et conçues pour échapper à la détection par le système immunitaire du receveur. En cas de succès, cela permettrait d’utiliser les cellules d’un seul donneur pour traiter de nombreuses personnes. Cette approche est également prometteuse, mais les résultats de ces thérapies ont jusqu'à présent été décevants, suscitant un plus grand intérêt pour les approches capables de générer des cellules CAR-T directement dans le corps, explique Andrew Scharenberg, directeur général d'Umoja.
À moins d’un pâté de maisons d’Umoja, près de la rive est du lac Union à Seattle, se trouve Sana Biotechnology, une entreprise qui a développé un virus conçu par Verhoeyen pour générer des cellules CAR-T dans le corps. Plus tôt cette année, Sana a annoncé qu'elle réduisait ce programme pour se concentrer sur d'autres projets, notamment les thérapies CAR-T fabriquées à partir de cellules de donneurs.
Ce fut une décision difficile, a déclaré Steve Harr, directeur général de l'entreprise. Mais les autres programmes étaient plus avancés, alors qu'« il y a beaucoup de travail scientifique à faire » pour régler la logistique de la commercialisation d'une thérapie CAR-T fabriquée dans le corps, dit-il.
« Il y avait plus de risques » pour le CAR-T interne au corps, dit-il. « Mais j’aime toujours ça. Nous le ferons au fil du temps ».