L'article paru dans Science, résumé ci-après, apporte une explication rationnelle aux raisons du Covid long, en faisant appel à un constituant du système immunitaire inné (par opposition au système immunitaire acquis, constitué des anticorps), appelé "système du complément". Avant d'aborder le résumé de l'article, un mot d'explication sur le "complément" peut-être utile :
SYSTÈME DU COMPLÉMENT
Le système du complément fait partie du système immunitaire inné et joue un rôle important dans la défense de l'hôte, l'inflammation, la régénération des tissus et d'autres processus physiologiques. L'activation du complément entraîne l'opsonisation des agents pathogènes et leur élimination par les phagocytes. Elle provoque également une attraction chimiotactique des phagocytes et des macrophages. En outre, le système du complément forme le complexe d'attaque terminal (MAC), un canal membranaire provoquant la lyse osmotique de l'agent pathogène concerné. Bien que le complément ne soit pas adaptable, il complète le système immunitaire adaptatif et il est également impliqué dans la régulation de la réponse des cellules B et T.
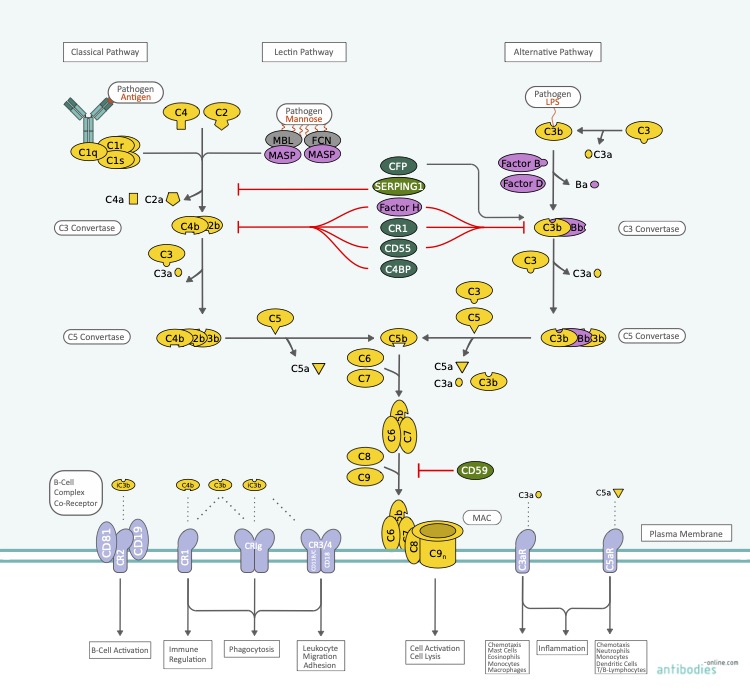
Schéma d'activation du système du complémént en cas d'attaque par un agent pathogène
ACTIVATION DU SYSTÈME DU COMPLÉMENT
L'activation du complément se déroule selon trois voies d'activation du complément différentes selon la nature de l'agent pathogène : La voie classique, la voie des lectines et la voie alternative. Ces trois voies convergent vers la voie terminale commune qui conduit à la formation du MAC. En outre, les anaphylatoxines C3a et C5a déclenchent une pléthore de réponses physiologiques qui vont de la chimioattraction à l'apoptose. Le système du complément se compose de plus de 30 protéines qui sont soit présentes sous forme de protéines solubles dans le sang, soit sous forme de protéines associées à la membrane. La plupart existent sous forme de zymogènes inactifs qui sont ensuite clivés et activés de manière séquentielle. Le composant central de ces trois voies est le composant C3, la protéine du complément la plus abondante dans le sang. Son activation induit la formation des produits d'activation C3a, C3b et C5a et, finalement, le MAC.
RÔLE DU SYSTÈME DU COMPLÉMENT DANS LES MALADIES INFECTIEUSES
Les mécanismes immunitaires innés, dont le système du complément, constituent la première ligne de défense d'un organisme supérieur contre les agents infectieux provenant du milieu extérieur. L'altération de ces mécanismes de base peut provoquer un large éventail de maladies. Les raisons du dysfonctionnement du système du complément peuvent être différentes. Elles sont souvent le résultat de mutations dans les gènes codant pour les protéines de la cascade du complément ou les protéines régulatrices.
Dans le COVID-19, la protéine nucléocapside du SARS-CoV-2 (protéine N) déclenche l'activation de la voie lectine du système du complément par interaction avec la lectine liant le mannose (MBL)-sérine protéase associée (MASP)2. Les dimères de protéines N solubles libérés interagissent avec la MASP-2, accélérant encore l'activation de la MASP-2 et l'activation du système du complément. La rétroaction positive par la lyse cellulaire et la libération de la protéine N entraîne une élévation des cytokines pro-inflammatoires, caractérisée par un orage de cytokines.
La neutralisation de la protéine N est une voie prometteuse pour une thérapie du COVID-19, ainsi que l'inhibition ciblée de MASP-2.
SCIENCE 19 janvier 2024, Vol 383, numéro 6680
Dérégulation persistante du complément avec signes de thrombo-inflammation dans les cas de Covid Long actif
Carlo Cervia-Hasler, Sarah C. Brüningk, Tobias Hoch, Bowen Fan, Giulia Muzio, Ryan C. Thompson, Laura Ceglarek, Roman Meledin, Patrick Westermann, Marc Emmenegger, Patrick Taeschler, Yves Zurbuchen, Michele Pons, Dominik Menges, Tala Ballouz, Sara Cervia-Hasler, Sarah Adamo, Miriam Merad, Alexander W. Charney, Milo Puhan, Petter Brodin, Jakob Nilsson, Adriano Aguzzi, Miro E. Raeber, Christoph B. Messner, Noam D. Beckmann, Karsten Borgwardt, Onur Boyman*
(*) auteur principal de l’étude
RÉSUMÉ
INTRODUCTION
L’infection aiguë par le coronavirus 2 du syndrome respiratoire aigu sévère (SARS-CoV-2) provoque divers phénotypes cliniques, allant du COVID-19 asymptomatique au COVID-19 potentiellement mortel. Environ 5 % de toutes les personnes infectées ne se remettent pas d’une maladie aiguë mais développent des complications à long terme, appelées Covid Long. Les hypothèses actuelles sur les facteurs contribuant au Covid Long incluent les lésions tissulaires, les réservoirs viraux, l’auto-immunité et l’inflammation persistante. Il n’existe actuellement aucun test diagnostique ni solution thérapeutique pour les patients concernés.
JUSTIFICATION DE L’ÉTUDE
Nous avons suivi 39 témoins sains et 113 patients COVID-19 pendant jusqu'à 1 an après la confirmation initiale de l'infection aiguë par le SARS-CoV-2 afin d'identifier les biomarqueurs associés au Covid Long. Au suivi à 6 mois, 40 patients présentaient des symptômes du Covid Long. Des évaluations cliniques répétées ont été associées à des prises de sang, ce qui a donné un total de 268 échantillons de sang. Nous avons mesuré plus de 6 500 protéines dans le sérum par protéomique. Les meilleurs candidats biomarqueurs ont été identifiés à l’aide d’outils informatiques et évalués expérimentalement.
RÉSULTATS
Les patients atteints de Covid Long ont présenté une activation accrue du système du complément au cours de la maladie aiguë, qui a également persisté lors du suivi à 6 mois. Le système du complément fait partie du système immunitaire inné et contribue à l’immunité et à l’homéostasie (note perso: stabilisation des fonctions physiologiques) en ciblant, entre autres fonctions, les agents pathogènes et les cellules endommagées. Fait intéressant, les niveaux de complément sanguin se sont normalisés chez les patients Covid Long ayant récupéré avant leur suivi de 6 mois. Le système du complément peut être activé par divers déclencheurs, entraînant la formation du complexe terminal du complément (TCC), aussi appelé complexe d’attaque membranaire (MAC), constitué des composants du complément C5b-9. Ces complexes peuvent s'intégrer dans les membranes cellulaires et induire l'activation ou la lyse cellulaire. Au suivi de 6 mois, les formations tardives de TCC, comprenant les complexes C7 solubles C5b-7, C5b-8 et C5b-9, ont été réduites chez les individus présentant un Long Covid actif. Ces résultats ont été parallèles à une augmentation de la formation précoce de TCC C5bC6 et à une activité accrue du complément. Le déséquilibre dans les formations de TCC a été mieux quantifié par un rapport complexe C5bC6/C7, également identifié comme le principal biomarqueur prédictif du Covid Long. La liaison de C7 au complexe bimoléculaire stable C5bC6 permet au complexe trimoléculaire C5b-7 de s'intégrer dans les membranes cellulaires. Notre observation d’une activité accrue du complément en présence de taux élevés de C5bC6 et d’une diminution des complexes C7 solubles suggère une insertion membranaire accrue des TCC dans les Covid Long actifs. En conséquence, les patients atteints de Covid Long présentaient des marqueurs élevés de lésions tissulaires dans le sang et une signature thrombo-inflammatoire, caractérisée par des marqueurs d’activation endothéliale, tels que le facteur von Willebrand (vWF) et la lyse des globules rouges. Les faibles niveaux d’antithrombine III chez les patients Covid Long étaient accompagnés de signes d’augmentation du clivage par la thrombine, un moteur de la formation de TCC. De plus, les patients Covid Long présentaient des marqueurs d’activation plaquettaire et des agrégats monocytes-plaquettes élevés au suivi de 6 mois, en particulier dans les cas où le Covid Long persistait pendant 12 mois ou plus. Ces patients ont également montré des signes d'activation médiée par les anticorps de la voie classique du complément, associée à une augmentation des anticorps anti-CMV (cytomégalovirus, également connu sous le nom d'herpèsvirus humain 5) et l’augmentation des niveaux d'immunoglobuline G (IgG) anti-EBV (virus Epstein-Barr).
CONCLUSION
Nos données suggèrent que le Covid Long actif s’accompagne d’une signature protéique sanguine marquée par une activation accrue du complément et une thromboinflammation, notamment des plaquettes activées et des marqueurs de la lyse des globules rouges. Les lésions tissulaires peuvent également être médiées par le complément et, à leur tour, activer le système du complément. De plus, l’activation du complément peut être provoquée par des complexes antigène-anticorps, impliquant des auto-anticorps et des anticorps contre les virus de l’herpès, ainsi que par des interactions avec un système de coagulation dérégulé. En plus d’offrir une base pour de nouvelles solutions de diagnostic, nos travaux soutiennent la recherche clinique sur les modulateurs du complément pour les patients souffrant de Covid Long.
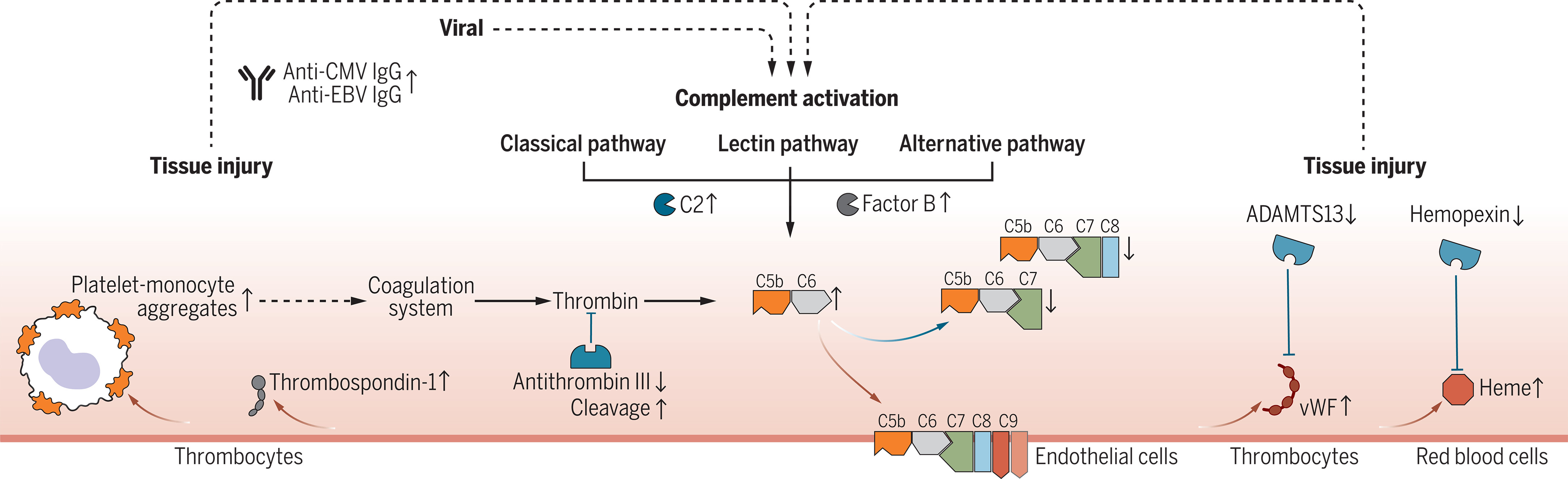
Modèle pathomécanistique du Covid Long.
Modèle de thromboinflammation médiée par le complément, montrant une augmentation et une diminution des biomarqueurs (flèches vers le haut et flèches vers le bas, respectivement) mesurés lors du suivi à 6 mois chez les patients présentant des symptômes persistants de Covid Long par rapport aux patients guéris du COVID-19 et aux témoins sains. Les mesures ont été effectuées à l’aide de protéomique, de cytométrie spectrale en flux, de transcriptomique unicellulaire, de mesures d’anticorps à haut débit et d’analyses ciblées. Les flèches rouges marquent les interactions protéiques activatrices et les flèches bleues marquent les interactions protéiques inhibantes. Les flèches pointillées relient les changements dans différentes voies biologiques.